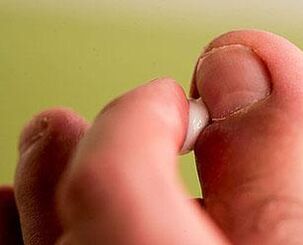
L'onychomycose est une maladie fongique des ongles répandue (jusqu'à 18% de la population). Elle affecte des personnes de tous âges et une augmentation du nombre de personnes touchées au cours de la dernière décennie a également été notée chez les adolescents et les enfants. En raison du contact élevé et des récidives fréquentes, le traitement de la mycose des ongles sur les mains et les pieds est un processus complexe et long.
Quand l'infection se produit-elle?
- Dans les familles à usage général de chaussures, d'articles ménagers (tapis dans la salle de bain) et de produits de soins corporels (débarbouillettes, kits de manucure);
- Lors de la visite des piscines, des douches dans les gymnases et dans les entreprises, les saunas et les bains.
Agents responsables de la maladie
Un traitement efficace de la mycose des ongles n'est possible qu'avec un diagnostic de laboratoire correct de l'agent pathogène. Dans près de 90% des cas, l'onychomycose est causée par différents types de dermatophytes. Une espèce spécifique affecte les parties correspondantes du corps qui en sont caractéristiques:
- les ongles des pieds et des mains, ainsi que toute partie de la peau;
- plaques à ongles sur les pieds et la peau des espaces interdigitaux III-IV, la voûte plantaire, le tiers supérieur de la semelle, les surfaces latérales des orteils.
Dans des cas plus rares, la maladie est causée par d'autres types de champignons - trichophytos, épidermophytos, beaucoup moins souvent - ressemblant à des levures. Très rarement, l'onychomycose peut être causée par des moisissures qui affectent les ongles au niveau des premiers orteils, principalement chez les personnes de plus de 50 ans.
Facteurs contributifs
Conditions favorables à l'introduction et au développement de l'infection:
- Dommages à la plaque à ongles et à la peau qui l'entoure. Cela se produit souvent à la suite du port de chaussures serrées, de procédures cosmétiques.
- Fractures des doigts et des os du pied ou de la main.
- Gonflement des jambes avec maladie cardiaque, athérosclérose oblitérante des membres inférieurs, varices, maladie de Raynaud (spasmes des artères des membres supérieurs).
- Maladies endocriniennes (en particulier le diabète sucré).
- Grossesse (en raison de changements hormonaux et d'une diminution de l'immunité).
- Diminution de l'immunité générale.
- Anomalies congénitales dans la formation de la couche cornée de la peau.
- Maladies chroniques graves et à long terme qui réduisent les défenses de l'organisme.
- Traitement à long terme avec des corticostéroïdes et des antibiotiques, des maladies systémiques et autres maladies immunitaires.
La possibilité de transmission de l'infection dans le corps lui-même par le sang et la lymphe a déjà été prouvée.
Diagnostic de l'onychomycose
Le diagnostic d'une infection fongique est basé sur les manifestations cliniques locales et générales et la recherche en laboratoire.
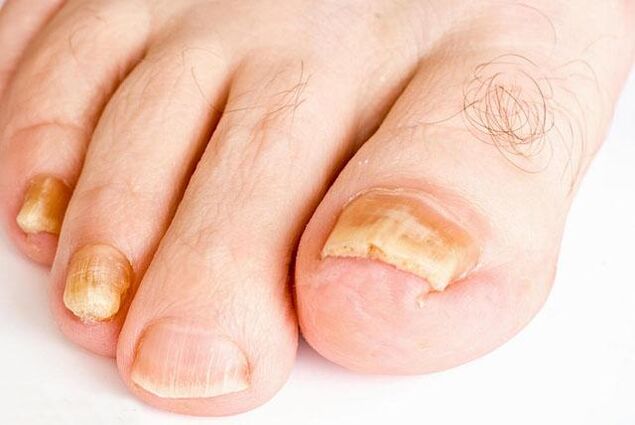
Manifestations cliniques
Les symptômes sont très divers et dépendent du type et du type d'agent pathogène. Séparément, les ongles des pieds (80%) et des mains peuvent être affectés; moins fréquente est la défaite simultanée des ongles des membres inférieurs et supérieurs.
En fonction de la nature du changement de la plaque à ongles, 4 formes de dommages sont distinguées:
- Normotrophe- caractérisé par une coloration jaunâtre du bord d'extrémité de la plaque à ongles. Il devient terne et épaissi en raison de la couche cornée épidermique (hyperkératose sous-unguéale). La forme des ongles affectés ne change pas pendant longtemps.
- Hypertrophique, dans lequel l'ongle devient jaunâtre et s'épaissit, les bords sont desserrés. Une strie transversale apparaît progressivement. La plaque à ongles devient gris sale et terne. Dans certains cas, il (généralement sur les premiers orteils) s'épaissit, devient long et courbé comme la griffe ou le bec d'un oiseau (onychogryphose).
- Atrophique- les ongles sont ternes, grisâtres ou jaunes. Ils changent de forme, s'effondrent au bord final, exposant partiellement le lit. Ce dernier est recouvert de couches lâches de la couche cornée.
- Onycholyse- détachement de la plaque à ongles du lit. Avec cette forme d'infection fongique, la couleur normale ne reste que dans la zone des racines. Le reste de l'ongle s'amincit, se sépare du lit, perd son éclat et devient jaunâtre ou grisâtre-sale.
Des formes combinées sont souvent observées. Les manifestations cliniques énumérées ne sont pas spécifiques à des types spécifiques de lésions fongiques. Ils peuvent également être dans des maladies non associées aux champignons.
Certaines manifestations courantes sont également possibles: une éruption cutanée allergique sur le corps, une fatigue accrue et une diminution de l'appétit. Ils s'expliquent par la capacité de certains types de dermatophytes à provoquer une restructuration allergique du corps et des champignons de moisissure - à libérer des toxines, conduisant à une intoxication chronique de tout le corps.
Diagnostic de laboratoire
Il consiste en la collecte de matière (particules de couches de l'épiderme, morceaux d'ongles). Le matériau prélevé est versé avec une solution alcaline caustique, laissé pendant 24 heures à une température d'environ 20 degrés, après quoi il est examiné au microscope. Cette technique permet un diagnostic différentiel entre les lésions fongiques et non fongiques. En présence d'un champignon, de filaments d'épaisseurs et de formes variées, des groupes de spores sont visibles au microscope.
Après cela, le matériel est semé sur un milieu nutritif spécial pour la croissance de l'agent pathogène, suivi de l'identification de son type et de la détermination de la sensibilité aux médicaments antimycotiques.
Caractéristiques du traitement
Lors du choix des méthodes de traitement, la forme, le type et l'étendue de la lésion, la vitesse de croissance des ongles, l'état général du corps et les effets secondaires des médicaments utilisés sont pris en compte, en particulier en présence de maladies concomitantes. Sur la base de ces principes, le traitement de la mycose des ongles, ainsi que des mains, consiste en un effet local ou complexe.
Principes d'impact local
C'est possible si:
- l'infection n'a pas touché tous les ongles;
- la défaite de chacune des plaques à ongles infectées est inférieure à la moitié de sa surface;
- le processus est situé uniquement sur les sections d'extrémité et latérales de la plaque sans impliquer la racine;
- il existe des contre-indications à l'utilisation de médicaments systémiques.
Traitement médicamenteux local
Il consiste à utiliser une crème, une solution ou un vernis à ongles contenant des substances qui adoucissent la plaque à ongles. Ils comprennent également des médicaments pour le traitement du champignon des ongles des pieds (main), qui suppriment la croissance et le développement de l'infection:
Vous pouvez pré-appliquer toutes les préparations pour ramollir la plaque et la retirer couche par couche, comme dans le premier cas, puis appliquer 2 fois par jour des médicaments antifongiques à large spectre sous forme de crèmes ou de solutions. Dans le même temps, il est nécessaire de les frotter sur la peau environnante.
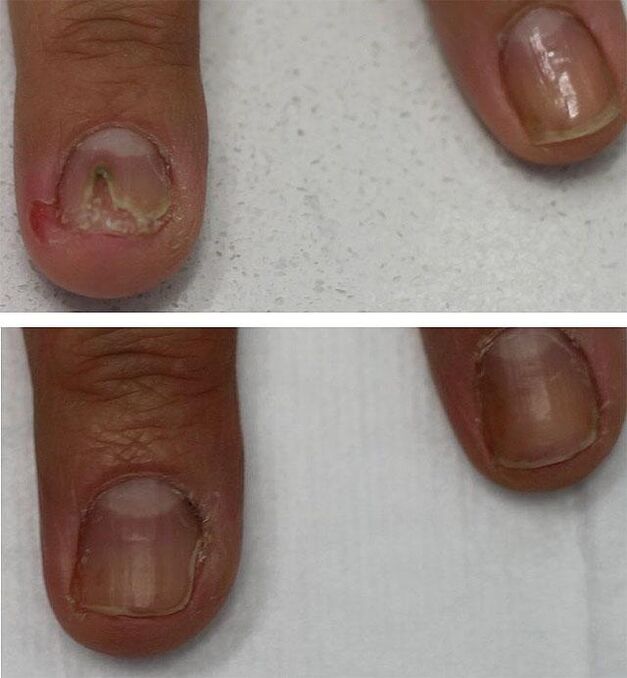
Pédicure de matériel médical
Une pédicure médicale est utilisée comme procédure supplémentaire (mais pas comme traitement! ) Qui raccourcit le temps de traitement. Son essence est d'utiliser une toupie avec une pièce jointe sous la forme d'une fraise en métal ou en diamant. Cet appareil facilite grandement le retrait indolore d'un ongle préalablement ramolli sur son lit. L'utilisation de la méthode matérielle est recommandée lorsque plus de 60% de la surface de la plaque à ongles est endommagée, mais ne remplace pas un traitement médicamenteux ultérieur avec des agents antimycosiques.
Opération
Dans les cas de formes sévères d'onychomycose avec déformation sévère de l'ongle, il est parfois enlevé chirurgicalement sous anesthésie générale ou anesthésie par conduction avec une utilisation ultérieure de médicaments antifongiques. Le principal inconvénient de la méthode est l'endommagement du lit de l'ongle, à la suite de quoi la nouvelle plaque développée est en retard et a une forme irrégulière.
Traitement au laser
Cette méthode consiste à chauffer l'ongle avec un rayonnement laser dans une plage d'impulsions courtes à une température de 45 à 47 degrés, à laquelle les dermatophytes meurent. La procédure est la plus efficace aux premiers stades de la lésion des ongles sans déformation. En fonction de la gravité, il est nécessaire d'effectuer de 1 à 8 séances avec un intervalle de 7 à 60 jours. Dans les lésions sévères, un traitement local et systémique doit être effectué.
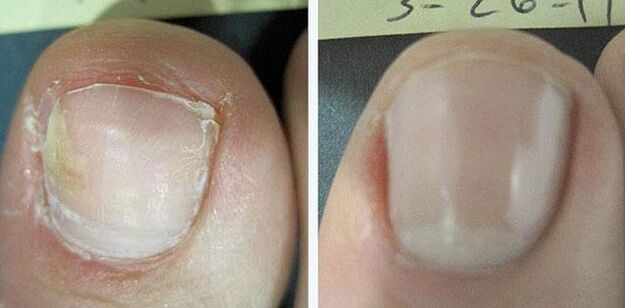
Thérapie médicamenteuse systémique
Il est indiqué pour les lésions multiples des ongles, l'implication de la racine dans le processus et en l'absence d'effet d'exposition locale.
Les médicaments les plus efficaces pour traiter la mycose des ongles sont les comprimés. contenant des substances telles que la terbinafine, le fluconazole et autres. Ils sont prescrits en cure de 3 à 4 mois et restent dans le corps après la fin du traitement jusqu'à 9 mois. Les deux derniers médicaments, en raison de leur effet toxique sur le foie, sont utilisés beaucoup moins fréquemment.
Le traitement systémique est contre-indiqué dans les maladies rénales et hépatiques. Pendant la grossesse et l'allaitement, seul un traitement local de 1 à 2 ongles est possible, mais il vaut mieux s'en abstenir.
























